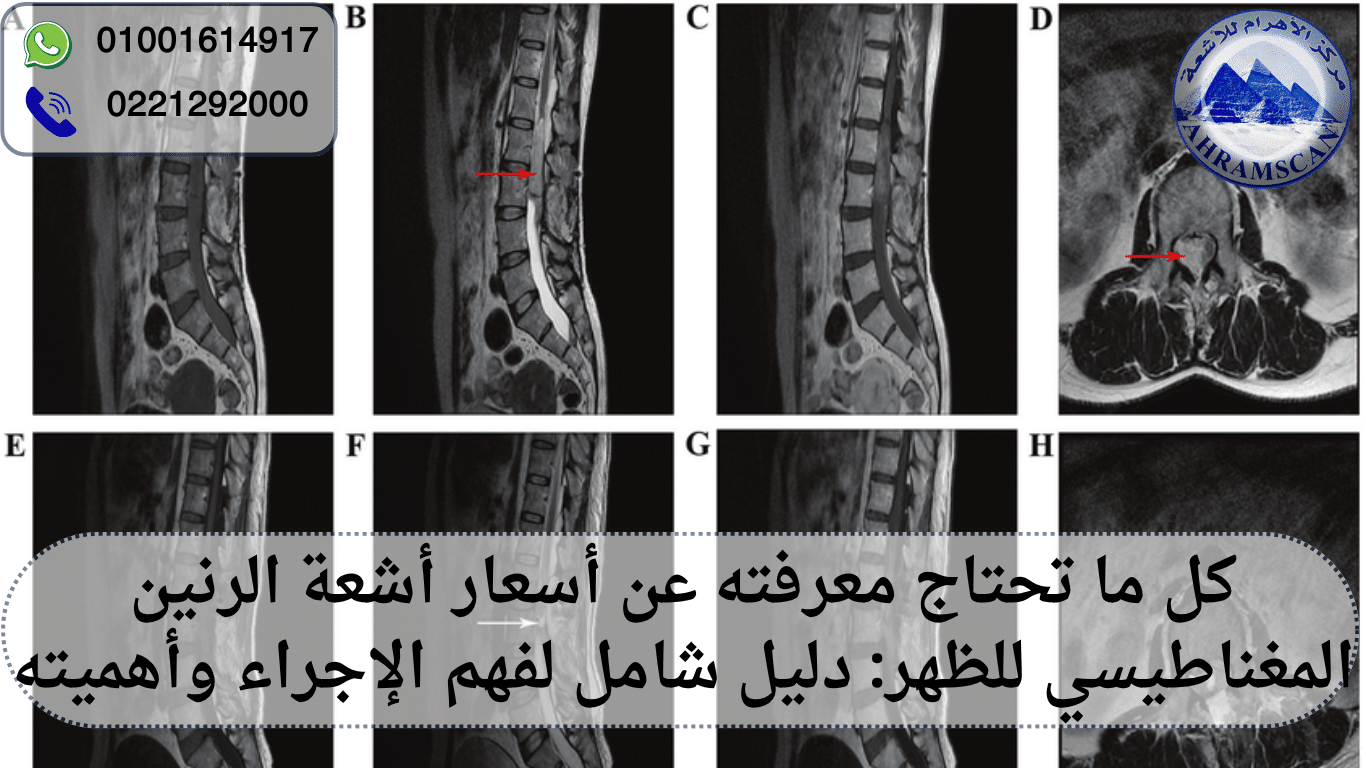
يُعد رنين مغناطيسي للظهر من أهم الفحوصات الطبية التي أحدثت نقلة نوعية في تشخيص أمراض العمود الفقري ومشاكل الظهر المختلفة. إذا كنت تعاني من ألم مزمن في أسفل الظهر، أو تنميل في الساقين، أو شعور بضغط على الأعصاب، فغالبًا ما سيطلب منك الطبيب إجراء رنين مغناطيسي للظهر لتحديد السبب بدقة. لماذا؟ لأن هذا الفحص يمنح صورة تفصيلية للغاية للأنسجة الرخوة، والأعصاب، والغضاريف، والفقرات، وهو ما لا تستطيع الأشعة العادية إظهاره بنفس الكفاءة.
تخيل أنك تحاول معرفة ما يحدث داخل ساعة معقدة دون فتحها. هذا بالضبط ما يفعله الرنين المغناطيسي، لكنه يفعل ذلك بدقة مذهلة ودون جراحة. فهو يسمح للطبيب برؤية كل طبقة من طبقات العمود الفقري وكأنها أمامه على شاشة واضحة. وهذا يعني تشخيصًا أدق، وخطة علاج أكثر فعالية، ووقت تعافٍ أقصر.
تكمن أهمية رنين مغناطيسي للظهر في قدرته على اكتشاف الانزلاق الغضروفي، وضيق القناة الشوكية، والتهابات الفقرات، وحتى الأورام في مراحل مبكرة جدًا. وكلما تم التشخيص مبكرًا، كانت فرص العلاج أفضل. لهذا السبب أصبح هذا الفحص جزءًا أساسيًا في تقييم آلام الظهر المزمنة والحادة.
في هذا الدليل الشامل، سنأخذك في جولة مفصلة لفهم كل ما يتعلق بـ رنين مغناطيسي للظهر، من طريقة عمله، إلى كيفية الاستعداد له، وتفسير نتائجه، وحتى تكلفته ومخاطره المحتملة.
ما هو الرنين المغناطيسي وكيف يعمل؟
الرنين المغناطيسي هو تقنية تصوير طبي متقدمة تعتمد على استخدام مجال مغناطيسي قوي وموجات راديوية لإنتاج صور دقيقة لأجزاء الجسم الداخلية. وعند الحديث عن رنين مغناطيسي للظهر، فإن الهدف الأساسي هو تصوير العمود الفقري بكل مكوناته: الفقرات، الأقراص الغضروفية، الحبل الشوكي، الأعصاب، والأربطة.
بعكس الأشعة السينية أو الأشعة المقطعية التي تعتمد على الإشعاع، فإن الرنين المغناطيسي لا يستخدم أي نوع من الإشعاع المؤين، مما يجعله أكثر أمانًا على المدى الطويل. هذا الأمر يبعث الطمأنينة في نفوس المرضى، خاصةً من يحتاجون لإجراء الفحص أكثر من مرة.
آلية العمل قد تبدو معقدة، لكنها ببساطة تعتمد على أن جسم الإنسان يحتوي على نسبة عالية من الماء، والماء يحتوي على ذرات الهيدروجين. عندما يتم تعريض الجسم لمجال مغناطيسي قوي، تصطف ذرات الهيدروجين بطريقة معينة. ثم تُرسل موجات راديوية تغير من وضع هذه الذرات، وعندما تعود إلى وضعها الطبيعي، تُصدر إشارات يتم تحويلها إلى صور دقيقة بواسطة جهاز الكمبيوتر.
ما يجعل رنين مغناطيسي للظهر مميزًا هو قدرته على التمييز بين الأنسجة المختلفة بوضوح مذهل. فالغضروف يبدو مختلفًا عن العظم، والعصب له مظهر مختلف عن العضلة. هذه التفاصيل الدقيقة تساعد الطبيب في تحديد مكان المشكلة بدقة، سواء كانت ضغطًا على عصب، أو تمزقًا في غضروف، أو التهابًا في المفاصل.
وهنا تكمن قوة الرنين المغناطيسي: إنه لا يكتفي بإظهار المشكلة، بل يكشف مدى شدتها وتأثيرها على الأنسجة المحيطة، مما يوجه الطبيب نحو أفضل خيار علاجي.
آلية عمل جهاز الرنين المغناطيسي بالتفصيل
عندما تدخل غرفة الفحص لإجراء رنين مغناطيسي للظهر، قد تلاحظ الجهاز الكبير الذي يشبه النفق. هذا الجهاز يحتوي على مغناطيس قوي جدًا قد تصل قوته إلى عدة أضعاف المجال المغناطيسي للأرض. هذا المغناطيس هو القلب النابض لعملية التصوير.
بمجرد أن تستلقي على الطاولة ويتم إدخالك إلى الجهاز، يبدأ المجال المغناطيسي في التأثير على ذرات الهيدروجين داخل جسمك. تخيل الأمر وكأن هذه الذرات كانت تتحرك عشوائيًا، وفجأة اصطفّت في اتجاه واحد. بعدها يتم إرسال نبضات من موجات راديوية قصيرة تغير اتجاه هذه الذرات مؤقتًا.
عندما تتوقف الموجات، تعود الذرات إلى وضعها الأصلي، وأثناء عودتها تُطلق طاقة يتم التقاطها بواسطة أجهزة استشعار دقيقة. هذه الإشارات يتم تحليلها بواسطة كمبيوتر متطور يحولها إلى صور مقطعية واضحة للظهر.
الأمر المدهش أن رنين مغناطيسي للظهر يستطيع إنتاج صور في عدة مستويات: أفقي، رأسي، وجانبي. هذا يعني أن الطبيب يستطيع رؤية العمود الفقري من زوايا متعددة، وكأنه يدور حوله ويفحصه من كل اتجاه.
الجهاز يصدر أصواتًا عالية ومتقطعة أثناء الفحص، وهي ناتجة عن تغيرات سريعة في المجال المغناطيسي. لذلك غالبًا ما يتم إعطاء المريض سدادات أذن لتقليل الإزعاج. ورغم أن الفحص قد يستغرق من 20 إلى 45 دقيقة، إلا أن النتائج التي يقدمها تساوي هذا الوقت وأكثر.
الفرق بين الرنين المغناطيسي والأشعة المقطعية والأشعة السينية
عندما يطلب منك الطبيب إجراء رنين مغناطيسي للظهر، قد تتساءل: لماذا لم يطلب أشعة عادية أو أشعة مقطعية؟ أليست كلها وسائل تصوير؟ في الحقيقة، كل وسيلة لها استخداماتها، لكن الفرق بينها كبير جدًا من حيث الدقة ونوع التفاصيل التي تظهرها.
الأشعة السينية (X-Ray) هي أبسط أنواع التصوير، وتُستخدم غالبًا للكشف عن الكسور أو مشاكل العظام الواضحة. لكنها لا تُظهر الأنسجة الرخوة مثل الغضاريف أو الأعصاب بشكل دقيق. بمعنى آخر، إذا كان الألم ناتجًا عن انزلاق غضروفي أو ضغط على عصب، فالأشعة السينية لن تكون كافية لتوضيح المشكلة.
أما الأشعة المقطعية (CT Scan)، فهي أكثر تطورًا من الأشعة السينية، وتُعطي صورًا مقطعية للعظام وبعض الأنسجة. لكنها تعتمد على الإشعاع، وقد لا تكون مثالية لإظهار التفاصيل الدقيقة للحبل الشوكي أو الغضاريف مقارنة بالرنين المغناطيسي.
هنا يأتي دور رنين مغناطيسي للظهر، الذي يُعد الأفضل في تصوير الأنسجة الرخوة. فهو يُظهر:
- الغضاريف بدقة عالية
- الأعصاب والحبل الشوكي بوضوح
- الالتهابات والتورمات
- الأورام في مراحل مبكرة
الميزة الكبرى أنه لا يستخدم إشعاعًا، مما يجعله أكثر أمانًا خصوصًا للمرضى الذين يحتاجون متابعة دورية. لكن من ناحية أخرى، الرنين المغناطيسي أغلى تكلفة، ويستغرق وقتًا أطول، وقد لا يكون مناسبًا للأشخاص الذين لديهم أجهزة معدنية مزروعة في الجسم.
ببساطة، إذا كان الهدف هو تقييم دقيق لمشكلة في الأعصاب أو الغضاريف أو الحبل الشوكي، فإن رنين مغناطيسي للظهر هو الخيار الأكثر شمولًا ودقة.
متى يطلب الطبيب إجراء رنين مغناطيسي للظهر؟
ليس كل ألم في الظهر يستدعي إجراء رنين مغناطيسي للظهر. في كثير من الحالات، يكون الألم بسيطًا ناتجًا عن شد عضلي أو إجهاد، ويختفي مع الراحة والعلاج البسيط. لكن هناك حالات معينة تجعل الطبيب يرى أن الرنين المغناطيسي ضروري للحصول على صورة واضحة ودقيقة للحالة.
عادةً ما يُطلب الفحص عندما:
- يستمر الألم أكثر من 4 إلى 6 أسابيع دون تحسن
- يكون الألم شديدًا ومفاجئًا بعد إصابة أو حادث
- يصاحبه تنميل أو ضعف في الساقين
- يوجد فقدان للسيطرة على البول أو البراز
- هناك شك في وجود ورم أو التهاب
في هذه الحالات، لا يكفي الفحص السريري وحده. يحتاج الطبيب لرؤية ما يحدث داخل العمود الفقري بدقة. وهنا تأتي أهمية رنين مغناطيسي للظهر كأداة تشخيصية متقدمة.
على سبيل المثال، إذا كان المريض يشكو من ألم يمتد من أسفل الظهر إلى الساق (عرق النسا)، فقد يكون السبب انزلاقًا غضروفيًا يضغط على العصب. بدون الرنين المغناطيسي، سيكون من الصعب تحديد مستوى الفقرة المصابة بدقة.
كذلك في حالات الإصابات الرياضية أو الحوادث المرورية، يمكن للرنين المغناطيسي الكشف عن تمزقات في الأربطة أو ضغط على الحبل الشوكي، وهي إصابات قد لا تظهر بوضوح في الأشعة التقليدية.
باختصار، يطلب الطبيب رنين مغناطيسي للظهر عندما يحتاج إلى تشخيص دقيق يوجه خطة العلاج، سواء كانت علاجًا طبيعيًا، أدوية، أو حتى تدخلًا جراحيًا.
الأعراض التي تستدعي الفحص
هناك إشارات معينة يرسلها الجسم لا يجب تجاهلها. وإذا ظهرت هذه الأعراض، فقد يكون رنين مغناطيسي للظهر خطوة ضرورية لمعرفة السبب الحقيقي وراءها.
من أبرز هذه الأعراض:
- ألم مستمر لا يتحسن بالمسكنات
- ألم يزداد سوءًا أثناء الليل
- تنميل أو وخز في الأطراف
- ضعف عضلي مفاجئ
- صعوبة في المشي أو فقدان التوازن
تخيل أن العمود الفقري هو الطريق السريع الذي تمر من خلاله الإشارات العصبية من الدماغ إلى باقي الجسم. إذا حدث انسداد أو ضغط في هذا الطريق، ستظهر الأعراض بشكل واضح. وهنا يأتي دور الرنين المغناطيسي ليكشف مكان “الاختناق” بدقة.
الألم الذي يمتد إلى الساقين غالبًا ما يكون مؤشرًا على ضغط على أحد الأعصاب. أما الألم الموضعي المصحوب بتورم أو حرارة فقد يشير إلى التهاب. في بعض الحالات النادرة، قد يكون الألم المزمن علامة على وجود ورم أو عدوى في الفقرات.
الميزة في رنين مغناطيسي للظهر أنه لا يكتفي بإظهار وجود المشكلة، بل يحدد مدى تأثيرها على الأعصاب والحبل الشوكي. وهذا أمر بالغ الأهمية، لأن بعض الحالات تتطلب تدخلًا سريعًا لتجنب مضاعفات دائمة.
إذا شعرت أن الألم يؤثر على حياتك اليومية، أو يمنعك من أداء أنشطتك المعتادة، فلا تتردد في استشارة الطبيب. أحيانًا يكون التشخيص المبكر هو الفارق بين علاج بسيط ومشكلة معقدة.
الأمراض التي يكشفها رنين مغناطيسي للظهر
يُعتبر رنين مغناطيسي للظهر من أكثر الفحوصات قدرة على كشف مجموعة واسعة من الأمراض التي تصيب العمود الفقري. وهذا ما يجعله أداة لا غنى عنها في طب العظام وجراحة الأعصاب.
من أهم الأمراض التي يمكن اكتشافها:
- الانزلاق الغضروفي
- ضيق القناة الشوكية
- التهاب الفقرات
- تمزق الأربطة
- أورام العمود الفقري
- كسور دقيقة غير ظاهرة في الأشعة العادية
في حالة الانزلاق الغضروفي، يُظهر الرنين المغناطيسي بوضوح مكان خروج الغضروف وضغطه على العصب. أما في ضيق القناة الشوكية، فيُظهر مدى ضيق المساحة المحيطة بالحبل الشوكي وتأثير ذلك على الأعصاب.
كذلك يمكنه الكشف عن الالتهابات البكتيرية أو الفيروسية في الفقرات، والتي قد تكون خطيرة إذا لم تُعالج مبكرًا. وفي حالات الأورام، يستطيع الرنين تحديد حجم الورم وموقعه بدقة، مما يساعد في التخطيط للعلاج سواء كان جراحيًا أو إشعاعيًا.
حتى الإصابات الناتجة عن الحوادث يمكن تقييمها بدقة من خلال رنين مغناطيسي للظهر، حيث يُظهر التمزقات في الأربطة أو النزيف الداخلي حول الحبل الشوكي.
بعبارة أخرى، الرنين المغناطيسي ليس مجرد صورة، بل خريطة تفصيلية تكشف ما يحدث داخل العمود الفقري بدقة مذهلة.
الانزلاق الغضروفي (الديسك)
عند الحديث عن أسباب طلب رنين مغناطيسي للظهر، فإن الانزلاق الغضروفي يأتي في المقدمة. هذه المشكلة شائعة جدًا، خصوصًا بين الأشخاص الذين يجلسون لفترات طويلة أو يرفعون أوزانًا ثقيلة بطريقة خاطئة.
الغضروف هو وسادة مرنة تقع بين الفقرات، وظيفتها امتصاص الصدمات وتسهيل الحركة. لكن أحيانًا، يخرج جزء من هذا الغضروف من مكانه الطبيعي ويضغط على العصب المجاور. هنا يبدأ الألم، وقد يمتد إلى الساقين أو الذراعين حسب موقع الإصابة.
رنين مغناطيسي للظهر يُظهر الغضروف بوضوح شديد، ويحدد:
- مكان الانزلاق
- حجمه
- مدى الضغط على العصب
- وجود التهاب مصاحب
هذه التفاصيل ضرورية لتحديد نوع العلاج. فبعض الحالات تتحسن بالعلاج الطبيعي والأدوية، بينما تحتاج حالات أخرى إلى تدخل جراحي.
المثير للاهتمام أن بعض الأشخاص قد يكون لديهم انزلاق غضروفي دون أعراض واضحة. لذلك لا يتم الاعتماد على الرنين المغناطيسي وحده، بل يتم ربط نتائجه بالأعراض والفحص السريري.
إذا كنت تعاني من ألم يشبه الصدمة الكهربائية يمتد إلى الساق، أو شعور بتنميل مستمر، فقد يكون الانزلاق الغضروفي هو السبب، ورنين مغناطيسي للظهر هو أفضل وسيلة لتأكيد التشخيص.
ضيق القناة الشوكية
يُعد ضيق القناة الشوكية من الحالات الشائعة التي يتم اكتشافها من خلال رنين مغناطيسي للظهر، خاصة لدى كبار السن أو الأشخاص الذين يعانون من تغيّرات تنكسية في العمود الفقري. القناة الشوكية هي الممر الذي يمر من خلاله الحبل الشوكي والأعصاب، وعندما تضيق هذه القناة لأي سبب، يبدأ الضغط على الأعصاب، فتظهر الأعراض بشكل تدريجي أو مفاجئ.
تخيل القناة الشوكية كأنها نفق يمر فيه طريق سريع. إذا بدأ هذا النفق في الضيق بسبب تراكمات أو بروزات عظمية، فإن حركة السيارات (الأعصاب) ستتأثر. هذا بالضبط ما يحدث في ضيق القناة الشوكية. يبدأ المريض بالشعور بألم في أسفل الظهر، يمتد أحيانًا إلى الساقين، مع تنميل أو ضعف في العضلات، وقد تزداد الأعراض عند الوقوف أو المشي لفترات طويلة.
هنا تظهر أهمية رنين مغناطيسي للظهر، لأنه يُظهر بشكل واضح:
- مدى ضيق القناة الشوكية
- مستوى الفقرات المتأثرة
- درجة الضغط على الحبل الشوكي أو جذور الأعصاب
- وجود تغيرات تنكسية أو بروزات عظمية
الميزة الكبرى في الرنين المغناطيسي أنه لا يُظهر فقط الضيق، بل يوضح تأثيره الفعلي على الأعصاب، مما يساعد الطبيب في اتخاذ القرار المناسب. ففي الحالات البسيطة قد يكفي العلاج الطبيعي وتمارين تقوية الظهر، بينما في الحالات المتقدمة قد يكون التدخل الجراحي ضروريًا لتوسيع القناة وتخفيف الضغط.
من المهم عدم تجاهل الأعراض، لأن استمرار الضغط على الأعصاب لفترة طويلة قد يؤدي إلى ضعف دائم. لذلك، يُعتبر رنين مغناطيسي للظهر أداة حاسمة في التشخيص المبكر ومنع المضاعفات.
التهاب الفقرات والمفاصل
التهاب الفقرات والمفاصل من المشكلات التي قد تكون خفية في بدايتها، لكنها تُسبب ألمًا مزمنًا يؤثر بشكل كبير على جودة الحياة. في هذه الحالات، يصبح رنين مغناطيسي للظهر وسيلة تشخيصية دقيقة تكشف الالتهاب حتى في مراحله المبكرة، قبل أن تظهر تغيّرات واضحة في الأشعة العادية.
الالتهاب قد يكون ناتجًا عن أمراض مناعية مثل التهاب الفقار اللاصق، أو بسبب عدوى بكتيرية تصيب الفقرات. في كلتا الحالتين، يشعر المريض بألم مستمر في الظهر، قد يكون أشد في الصباح ويتحسن مع الحركة. أحيانًا يكون الألم مصحوبًا بتيبّس شديد أو ارتفاع في درجة الحرارة.
الرنين المغناطيسي يتميز بقدرته على إظهار:
- التورم في الأنسجة المحيطة بالفقرات
- تجمع السوائل الالتهابية
- تآكل المفاصل
- أي علامات مبكرة لتلف العظام
هذه التفاصيل الدقيقة تساعد الطبيب في التمييز بين الألم الميكانيكي الناتج عن إجهاد عضلي، والألم الالتهابي الذي يحتاج إلى علاج خاص بأدوية مضادة للالتهاب أو أدوية مناعية.
والأهم أن رنين مغناطيسي للظهر يمكنه اكتشاف الالتهاب في مراحله الأولى، مما يمنح فرصة للتدخل المبكر ومنع تدهور الحالة. فكلما تم التشخيص مبكرًا، كانت فرص السيطرة على المرض أكبر.
إذا كنت تعاني من ألم صباحي مستمر يتحسن بالحركة وليس بالراحة، فقد يكون من المفيد مناقشة إجراء الرنين المغناطيسي مع طبيبك لتحديد السبب بدقة.
الأورام والإصابات
رغم أن الأورام في العمود الفقري ليست شائعة، إلا أن تشخيصها المبكر يُعد أمرًا بالغ الأهمية. وهنا يلعب رنين مغناطيسي للظهر دورًا حاسمًا في الكشف عن أي نمو غير طبيعي داخل الفقرات أو حول الحبل الشوكي.
الأورام قد تكون حميدة أو خبيثة، وقد تنشأ في العظام نفسها أو تنتقل من أعضاء أخرى. الأعراض غالبًا ما تشمل ألمًا مستمرًا يزداد سوءًا في الليل، ولا يتحسن بالراحة أو المسكنات العادية. في بعض الحالات، قد يظهر ضعف في الأطراف أو فقدان للإحساس.
الرنين المغناطيسي يُظهر:
- موقع الورم بدقة
- حجمه وانتشاره
- تأثيره على الأعصاب والحبل الشوكي
- وجود تورم أو نزيف مصاحب
أما في حالات الإصابات الناتجة عن الحوادث أو السقوط، فإن رنين مغناطيسي للظهر يكشف التمزقات في الأربطة، والكدمات داخل الحبل الشوكي، والكسور الدقيقة التي قد لا تظهر في الأشعة العادية.
ميزة الرنين هنا أنه لا يكتفي بإظهار العظام فقط، بل يُظهر الأنسجة الرخوة المحيطة، مما يعطي صورة شاملة عن مدى الإصابة. وهذا أمر حيوي لتحديد ما إذا كان المريض يحتاج إلى تدخل جراحي عاجل أو يمكن الاكتفاء بالعلاج التحفظي.
في الحالات الخطيرة، قد يكون الوقت عاملًا حاسمًا. لذلك فإن إجراء رنين مغناطيسي للظهر في الوقت المناسب قد يمنع مضاعفات دائمة ويحافظ على الوظائف العصبية.
كيف تستعد لفحص رنين مغناطيسي للظهر؟
الاستعداد الجيد لإجراء رنين مغناطيسي للظهر يجعل التجربة أسهل وأكثر راحة. في معظم الحالات، لا يتطلب الفحص تحضيرات معقدة، لكنه يحتاج إلى بعض الخطوات البسيطة لضمان سلامتك ودقة النتائج.
أولًا، سيُطلب منك إزالة أي أشياء معدنية مثل:
- الساعات
- المجوهرات
- النظارات
- الأحزمة المعدنية
- بطاقات الائتمان
لأن المجال المغناطيسي القوي قد يؤثر عليها. إذا كان لديك جهاز منظم ضربات القلب أو شريحة معدنية أو مسامير جراحية، يجب إبلاغ الفريق الطبي قبل الفحص.
ثانيًا، ارتدِ ملابس مريحة وخالية من المعادن. في بعض المراكز، يُطلب منك ارتداء ملابس خاصة بالفحص.
في حالات معينة، قد يتم استخدام صبغة تباين تُحقن في الوريد لزيادة وضوح الصور، خاصة عند الاشتباه في وجود أورام أو التهابات. إذا كنت تعاني من حساسية أو مشاكل في الكلى، يجب إبلاغ الطبيب.
الجانب النفسي مهم أيضًا. إذا كنت تعاني من رهاب الأماكن المغلقة، أخبر الطبيب مسبقًا، فقد يُقترح عليك جهاز مفتوح أو مهدئ خفيف.
بشكل عام، يُعتبر رنين مغناطيسي للظهر فحصًا آمنًا وبسيطًا، والاستعداد له لا يستغرق سوى دقائق، لكنه يضمن تجربة سلسة ونتائج دقيقة.
هل يحتاج الرنين المغناطيسي إلى صيام؟
واحد من أكثر الأسئلة شيوعًا قبل إجراء رنين مغناطيسي للظهر هو: هل يجب الصيام؟ والإجابة تعتمد على نوع الفحص.
في معظم الحالات، لا يتطلب رنين مغناطيسي للظهر صيامًا، خاصة إذا كان الفحص بدون صبغة تباين. يمكنك تناول طعامك وشرابك بشكل طبيعي قبل الموعد.
لكن إذا كان من المقرر استخدام صبغة تباين، فقد يُطلب منك الامتناع عن الطعام لبضع ساعات قبل الفحص، حسب تعليمات المركز الطبي. الهدف من ذلك تقليل أي احتمال للشعور بالغثيان.
من الأفضل دائمًا اتباع التعليمات التي يقدمها المركز بدقة، لأن كل حالة تختلف عن الأخرى. وإذا كنت تتناول أدوية منتظمة، فاسأل طبيبك عما إذا كان يمكنك الاستمرار بها قبل الفحص.
باختصار، رنين مغناطيسي للظهر لا يحتاج غالبًا إلى تحضيرات معقدة أو صيام طويل، لكنه يتطلب الالتزام بالتعليمات لضمان أفضل نتيجة.
ماذا يحدث أثناء إجراء رنين مغناطيسي للظهر؟
عندما يحين موعد رنين مغناطيسي للظهر، قد تشعر ببعض القلق، خصوصًا إذا كانت هذه تجربتك الأولى. لكن دعنا نوضح الصورة بهدوء: الإجراء أبسط مما تتخيل، ولا يتطلب أي تدخل جراحي أو ألم يُذكر.
بمجرد دخولك غرفة الفحص، سيطلب منك الفني الاستلقاء على طاولة متحركة مبطنة. يتم وضع وسائد أو دعامات خفيفة حول جسمك لتثبيتك ومنع الحركة، لأن الثبات التام ضروري للحصول على صور دقيقة. بعد ذلك، تتحرك الطاولة ببطء إلى داخل الجهاز الذي يشبه النفق.
أثناء إجراء رنين مغناطيسي للظهر، ستسمع أصوات طرق أو طنين مرتفع ومتكرر. هذه الأصوات طبيعية جدًا، ناتجة عن تغيّر المجالات المغناطيسية داخل الجهاز. لذلك يتم تزويدك بسدادات أذن أو سماعات لتقليل الإزعاج. في بعض المراكز، يمكنك حتى الاستماع إلى موسيقى لتهدئة الأعصاب.
الأهم من كل شيء هو البقاء دون حركة. أي حركة بسيطة قد تؤثر على جودة الصور وتضطر لإعادة بعض اللقطات. عادةً ما يتواصل الفني معك عبر ميكروفون داخلي، ويمكنك التحدث إليه في أي وقت إذا شعرت بعدم الراحة.
إذا تم استخدام صبغة تباين، فقد تشعر بوخزة بسيطة عند إدخال الإبرة، لكن بعدها لن تشعر بشيء غير معتاد. الإجراء بالكامل غير مؤلم، وكل ما عليك فعله هو الاسترخاء والتنفس بهدوء.
في النهاية، رنين مغناطيسي للظهر هو تجربة آمنة، تستغرق بعض الوقت، لكنها تمنح الطبيب معلومات تفصيلية قد تكون حاسمة في تحديد خطة العلاج المناسبة.
مدة الفحص
واحدة من أكثر الأسئلة التي تدور في ذهن المرضى قبل إجراء رنين مغناطيسي للظهر هي: كم سيستغرق الأمر؟ الإجابة تعتمد على عدة عوامل، لكن في المتوسط، تتراوح مدة الفحص بين 20 إلى 45 دقيقة.
إذا كان الفحص بسيطًا وبدون استخدام صبغة تباين، فقد ينتهي خلال 20 إلى 30 دقيقة فقط. أما إذا احتاج الطبيب إلى صور إضافية أو استخدام الصبغة لزيادة وضوح الأنسجة، فقد تمتد المدة إلى 45 دقيقة أو أكثر قليلًا.
قد يبدو هذا الوقت طويلًا وأنت مستلقٍ دون حركة، لكن فكر في الأمر بهذه الطريقة: كل دقيقة إضافية تعني صورة أكثر دقة، وتشخيصًا أكثر وضوحًا. الأمر يشبه التقاط صورة احترافية؛ كلما زادت الدقة، احتجنا إلى مزيد من التركيز والثبات.
خلال الفحص، يتم التقاط عدة سلاسل من الصور، وكل سلسلة تستغرق بضع دقائق. سيخبرك الفني عند بدء كل مرحلة، وقد يُطلب منك الثبات التام لبضع دقائق متواصلة.
من المهم أن تعلم أن رنين مغناطيسي للظهر لا يسبب أي إجهاد جسدي، لكن التحدي الوحيد هو البقاء ساكنًا. لذلك، حاول الاسترخاء، ركّز على تنفسك، وربما تخيل أنك في جلسة تأمل قصيرة.
في النهاية، الوقت الذي تستثمره في الفحص هو استثمار في صحتك. دقائق قليلة قد توفر عليك شهورًا من الألم أو علاج غير دقيق.
هل الفحص مؤلم؟
الإجابة المباشرة: لا، رنين مغناطيسي للظهر ليس فحصًا مؤلمًا. لا توجد جراحة، ولا شقوق، ولا أجهزة تدخل الجسم. كل ما يحدث هو استخدام مجال مغناطيسي وموجات راديوية لالتقاط صور من الداخل.
قد يشعر بعض الأشخاص بعدم الراحة بسبب الاستلقاء لفترة طويلة، خاصة إذا كانوا يعانون بالفعل من ألم في الظهر. لكن هذا ليس ألمًا ناتجًا عن الفحص نفسه، بل نتيجة الوضعية الثابتة. يمكن للفني تعديل الوسائد لتقليل الضغط قدر الإمكان.
الجانب الوحيد الذي قد يسبب انزعاجًا بسيطًا هو الصوت العالي الصادر عن الجهاز. لكنه ليس مؤلمًا، بل مجرد ضوضاء ميكانيكية طبيعية. لذلك يتم توفير وسائل لحماية الأذن.
أما إذا تم استخدام صبغة تباين، فقد تشعر بوخزة خفيفة عند إدخال الإبرة، وربما إحساس دافئ ينتشر في الجسم لبضع ثوانٍ. هذا الإحساس طبيعي ويزول سريعًا.
البعض قد يشعر بالقلق بسبب ضيق المكان داخل الجهاز، خاصة من يعانون من رهاب الأماكن المغلقة. في هذه الحالة، يمكن التحدث مع الطبيب مسبقًا لاتخاذ إجراءات مريحة، مثل استخدام جهاز مفتوح أو إعطاء مهدئ خفيف.
بشكل عام، رنين مغناطيسي للظهر تجربة آمنة وغير مؤلمة، ومخاطرها قليلة جدًا مقارنة بالفائدة الكبيرة التي تقدمها في تشخيص مشاكل العمود الفقري بدقة عالية.
تفسير نتائج رنين مغناطيسي للظهر
بعد الانتهاء من الفحص، تبدأ المرحلة الأهم: قراءة النتائج. صور رنين مغناطيسي للظهر يتم تحليلها من قبل طبيب متخصص في الأشعة، يقوم بإعداد تقرير مفصل يوضح أي تغيّرات أو مشكلات مكتشفة.
النتائج لا تُفسَّر فقط بناءً على الصور، بل يتم ربطها بالأعراض التي يعاني منها المريض. فمثلًا، قد يُظهر الرنين انزلاقًا غضروفيًا بسيطًا، لكن إذا لم يكن يسبب ضغطًا على الأعصاب أو أعراضًا واضحة، فقد لا يحتاج إلى تدخل كبير.
يتضمن التقرير عادةً:
- حالة الفقرات
- شكل الأقراص الغضروفية
- وجود ضغط على الأعصاب
- أي علامات التهاب أو تورم
- وجود أورام أو كسور
من المهم عدم محاولة تفسير التقرير بنفسك إذا لم تكن متخصصًا، لأن بعض المصطلحات الطبية قد تبدو مخيفة رغم أنها طبيعية في سياقها.
ميزة رنين مغناطيسي للظهر أنه يعطي صورة دقيقة تساعد الطبيب في اتخاذ القرار الصحيح، سواء كان علاجًا تحفظيًا، علاجًا طبيعيًا، أو تدخلًا جراحيًا.
الخطوة التالية بعد استلام التقرير هي مناقشته مع طبيبك، لفهم ما تعنيه النتائج وكيف ستؤثر على خطة العلاج.
كيف يقرأ الطبيب التقرير؟
قراءة تقرير رنين مغناطيسي للظهر ليست مجرد الاطلاع على الصور، بل عملية تحليل دقيقة تعتمد على الخبرة الطبية. الطبيب ينظر أولًا إلى الأعراض التي يشكو منها المريض، ثم يطابقها مع ما يظهر في الصور.
إذا كان المريض يعاني من ألم يمتد إلى الساق اليمنى مثلًا، سيبحث الطبيب عن أي ضغط على العصب في الجهة اليمنى من العمود الفقري. إذا وجد انزلاقًا غضروفيًا في نفس المستوى، يتم الربط بين العرض والنتيجة.
الطبيب يهتم بعدة نقاط رئيسية:
- مستوى الفقرة المصابة
- درجة الانزلاق أو الضيق
- مدى تأثير المشكلة على الأعصاب
- وجود مضاعفات مثل التهابات أو تآكل
ليس كل ما يظهر في الرنين يستدعي العلاج. أحيانًا تظهر تغيّرات طبيعية مرتبطة بالتقدم في العمر، ولا تسبب أي أعراض.
لهذا السبب، يُعتبر رنين مغناطيسي للظهر أداة مساعدة للتشخيص، وليس الحكم النهائي. القرار العلاجي يعتمد على الصورة الكاملة: الأعراض، الفحص السريري، ونتائج التصوير معًا.
متى تكون النتائج خطيرة؟
في معظم الحالات، تكون نتائج رنين مغناطيسي للظهر مطمئنة أو تشير إلى مشكلات يمكن علاجها بسهولة. لكن هناك حالات معينة تستدعي اهتمامًا فوريًا.
تُعتبر النتائج خطيرة إذا أظهرت:
- ضغطًا شديدًا على الحبل الشوكي
- انزلاقًا غضروفيًا كبيرًا يسبب ضعفًا عضليًا واضحًا
- ورمًا في العمود الفقري
- عدوى نشطة في الفقرات
- كسرًا غير مستقر
هذه الحالات قد تتطلب تدخلًا عاجلًا لتجنب مضاعفات دائمة مثل فقدان الإحساس أو الحركة.
لكن من المهم عدم القلق المفرط. حتى في الحالات التي تبدو خطيرة، فإن التشخيص المبكر بفضل رنين مغناطيسي للظهر يمنح فرصة كبيرة للعلاج الناجح.
التعامل مع النتائج يجب أن يكون بهدوء وبالتعاون مع الطبيب المختص، الذي سيشرح الخيارات المتاحة ويحدد أفضل مسار علاجي.
مميزات وعيوب رنين مغناطيسي للظهر
عند التفكير في إجراء رنين مغناطيسي للظهر، من الطبيعي أن تتساءل: هل هو الخيار الأفضل؟ وهل له عيوب؟ الحقيقة أن لكل فحص طبي مزاياه وحدوده، لكن الرنين المغناطيسي يُعتبر من أكثر وسائل التشخيص دقة وأمانًا في مجال العمود الفقري.
أولًا: المميزات
أبرز ما يميز رنين مغناطيسي للظهر هو الدقة العالية في تصوير الأنسجة الرخوة. فهو يُظهر الغضاريف، والأعصاب، والحبل الشوكي، والعضلات، والأربطة بتفاصيل لا تستطيع الأشعة العادية أو حتى الأشعة المقطعية إظهارها بنفس الوضوح.
من أهم المميزات:
- لا يستخدم إشعاعًا مؤينًا، مما يجعله أكثر أمانًا على المدى الطويل
- يكشف المشكلات في مراحلها المبكرة
- يساعد في تحديد مكان الإصابة بدقة شديدة
- يستخدم لتقييم نتائج الجراحة أو متابعة العلاج
- يمكن الطبيب من وضع خطة علاجية دقيقة
ميزة أخرى مهمة هي القدرة على التصوير من عدة زوايا ومستويات، مما يعطي صورة ثلاثية الأبعاد تقريبًا للحالة. تخيل أنك لا ترى المشكلة من زاوية واحدة فقط، بل من كل الاتجاهات — هذا يمنح الطبيب رؤية شاملة.
ثانيًا: العيوب
رغم مزاياه الكثيرة، فإن رنين مغناطيسي للظهر له بعض العيوب:
- التكلفة المرتفعة مقارنة بالأشعة العادية
- يستغرق وقتًا أطول
- قد يسبب انزعاجًا لمن يعانون من رهاب الأماكن المغلقة
- لا يناسب بعض المرضى الذين لديهم أجهزة معدنية مزروعة
لكن عند مقارنة الفائدة بالمخاطر، نجد أن المزايا غالبًا ما تفوق العيوب، خاصة في الحالات التي تتطلب تشخيصًا دقيقًا. في النهاية، القرار يعود إلى تقييم الطبيب للحالة.
تكلفة رنين مغناطيسي للظهر والعوامل المؤثرة فيها
تختلف تكلفة رنين مغناطيسي للظهر من مكان لآخر، حسب عدة عوامل تؤثر بشكل مباشر على السعر النهائي. لا يوجد رقم ثابت، لأن الأسعار تعتمد على الدولة، والمدينة، والمركز الطبي، ونوع الجهاز المستخدم.
العوامل المؤثرة في التكلفة:
| العامل | التأثير على السعر |
| نوع الجهاز (تقليدي أو مفتوح) | الأجهزة الأحدث غالبًا أعلى تكلفة |
| استخدام صبغة تباين | يزيد السعر |
| خبرة المركز الطبي | المراكز المتخصصة قد تكون أعلى سعرًا |
| المنطقة الجغرافية | تختلف الأسعار بين المدن والدول |
| وجود تأمين صحي | قد يغطي جزءًا كبيرًا من التكلفة |
في بعض الدول العربية، قد تتراوح التكلفة بين سعر متوسط إلى مرتفع نسبيًا مقارنة بالأشعة العادية، لكن عند التفكير في دقة التشخيص التي يقدمها رنين مغناطيسي للظهر، يصبح الأمر استثمارًا في صحتك.
إذا كان لديك تأمين صحي، من الأفضل التواصل مع شركة التأمين لمعرفة نسبة التغطية. بعض الشركات تغطي الفحص بالكامل إذا كان هناك تقرير طبي يثبت ضرورته.
نصيحة مهمة: لا تجعل السعر هو العامل الوحيد في قرارك. جودة الصور وخبرة الفريق الطبي أهم بكثير من فرق بسيط في التكلفة. في النهاية، التشخيص الدقيق قد يوفر عليك تكاليف علاج خاطئ في المستقبل.
هل رنين مغناطيسي للظهر آمن للجميع؟
الأمان من أكثر الأمور التي تقلق المرضى قبل إجراء رنين مغناطيسي للظهر. والخبر الجيد أن الفحص يُعتبر آمنًا جدًا لمعظم الناس، لأنه لا يستخدم إشعاعًا مثل الأشعة السينية أو المقطعية.
لكن رغم ذلك، هناك بعض الحالات التي تتطلب احتياطات خاصة.
الحالات التي تحتاج تقييمًا قبل الفحص:
- وجود جهاز منظم ضربات القلب
- صمامات قلب صناعية
- شرائح أو مسامير معدنية قديمة
- أجهزة سمع مزروعة
- الحمل في الشهور الأولى
المجال المغناطيسي القوي قد يؤثر على بعض الأجهزة المزروعة، لذلك يجب إبلاغ الطبيب بأي جهاز معدني داخل الجسم.
أما بالنسبة للحوامل، فيُعتبر رنين مغناطيسي للظهر آمنًا نسبيًا، لكن يُفضل تجنبه في الشهور الأولى إلا للضرورة القصوى.
فيما يخص صبغة التباين، فهي آمنة بشكل عام، لكن قد لا تكون مناسبة لمن يعانون من مشاكل في الكلى.
بشكل عام، يمكن القول إن رنين مغناطيسي للظهر من أكثر الفحوصات أمانًا، بشرط إبلاغ الفريق الطبي بأي معلومات صحية مهمة قبل الإجراء.
نصائح بعد إجراء رنين مغناطيسي للظهر
بعد الانتهاء من رنين مغناطيسي للظهر، يمكنك العودة إلى حياتك الطبيعية فورًا في معظم الحالات. لا يوجد وقت تعافٍ، ولا تحتاج إلى راحة خاصة، لأن الفحص غير تدخلي.
لكن هناك بعض النصائح البسيطة:
- إذا تم استخدام صبغة تباين، اشرب كمية كافية من الماء لمساعدة الجسم على التخلص منها
- إذا حصلت على مهدئ بسبب القلق، تجنب القيادة لبضع ساعات
- احتفظ بنسخة من الصور والتقرير للمتابعة المستقبلية
الأهم من ذلك هو مناقشة النتائج مع طبيبك وعدم تجاهل المتابعة. الرنين المغناطيسي هو خطوة تشخيصية، لكن العلاج يعتمد على التقييم الكامل للحالة.
إذا كانت النتائج طبيعية، فهذا خبر جيد، لكنه لا يعني تجاهل الألم إذا استمر. أما إذا أظهرت النتائج مشكلة معينة، فالتشخيص المبكر بفضل رنين مغناطيسي للظهر يمنحك فرصة أفضل للعلاج الفعّال.
صحتك مسؤوليتك، وكل خطوة تشخيصية صحيحة تقرّبك من حياة أكثر راحة وأقل ألمًا.
في النهاية، يُعد رنين مغناطيسي للظهر من أهم الفحوصات الطبية التي ساهمت في تطوير تشخيص وعلاج أمراض العمود الفقري. بفضل دقته العالية وقدرته على إظهار الأنسجة الرخوة والأعصاب بوضوح، أصبح أداة لا غنى عنها في تقييم آلام الظهر المزمنة والحادة.
سواء كنت تعاني من انزلاق غضروفي، أو ضيق في القناة الشوكية، أو التهاب في الفقرات، فإن رنين مغناطيسي للظهر يمنح الطبيب صورة دقيقة تساعده على تحديد السبب الحقيقي للألم ووضع خطة علاج مناسبة. ورغم أن الفحص قد يبدو مقلقًا للبعض، إلا أنه آمن وغير مؤلم ويوفر معلومات لا يمكن الحصول عليها بوسائل أخرى.
تذكّر دائمًا أن الألم ليس شيئًا يجب التعايش معه دون فهم سببه. التشخيص المبكر هو الخطوة الأولى نحو الشفاء. وإذا أوصى طبيبك بإجراء رنين مغناطيسي للظهر، فاعلم أن الهدف هو الوصول إلى أفضل رعاية ممكنة لصحتك.
الأسئلة الشائعة حول رنين مغناطيسي للظهر
1. هل الرنين المغناطيسي للظهر يكشف الانزلاق الغضروفي بدقة؟
نعم، يُعتبر من أدق الفحوصات لتشخيص الانزلاق الغضروفي وتحديد مكانه وحجمه ومدى ضغطه على الأعصاب.
2. كم يستغرق ظهور نتيجة الرنين المغناطيسي للظهر؟
عادةً تظهر النتائج خلال يوم إلى ثلاثة أيام، حسب المركز الطبي.
3. هل يمكن إجراء رنين مغناطيسي للظهر أكثر من مرة؟
نعم، لأنه لا يستخدم إشعاعًا، ويمكن تكراره بأمان عند الحاجة الطبية.
4. هل يحتاج رنين مغناطيسي للظهر إلى تخدير؟
لا، لكنه قد يعطى مهدئ خفيف لمن يعانون من رهاب الأماكن المغلقة.
5. هل يظهر الرنين المغناطيسي جميع أسباب آلام الظهر؟
يكشف معظم الأسباب العضوية مثل الانزلاق والالتهاب والأورام، لكن بعض الآلام العضلية البسيطة قد لا تظهر بوضوح.
اذا كان لديك اي استفسارات حول رنين مغناطيسي للظهر يمكنك الاتصال بنا 0221292000 كما يمكن حجز موعد