التصوير بالاشعة المقطعية لا يمكن الاستغناء عنها في التشخيص والعلاج. فاليوم، لم يعد الطبيب يعتمد فقط على الفحص السريري أو الأشعة العادية ليكتشف ما يجري داخل أجسامنا، بل بات يلجأ إلى تقنيات أكثر دقة وقدرة على كشف التفاصيل الدقيقة التي قد تغيّر تشخيص الحالة بالكامل. الأشعة المقطعية تُعد نافذة يرى من خلالها الطبيب أعضاء الجسم من زوايا مختلفة، وكأننا نفكك الجسم طبقة تلو الأخرى لنصل إلى الحقيقة كاملة. وفي هذا المقال سنأخذك في رحلة مفصلة لفهم كل ما يتعلق بالأشعة المقطعية: كيف تعمل؟ متى نحتاجها؟ هل لها مخاطر؟ وكيف نستعد لها؟
ما هو التصوير بالأشعة المقطعية؟
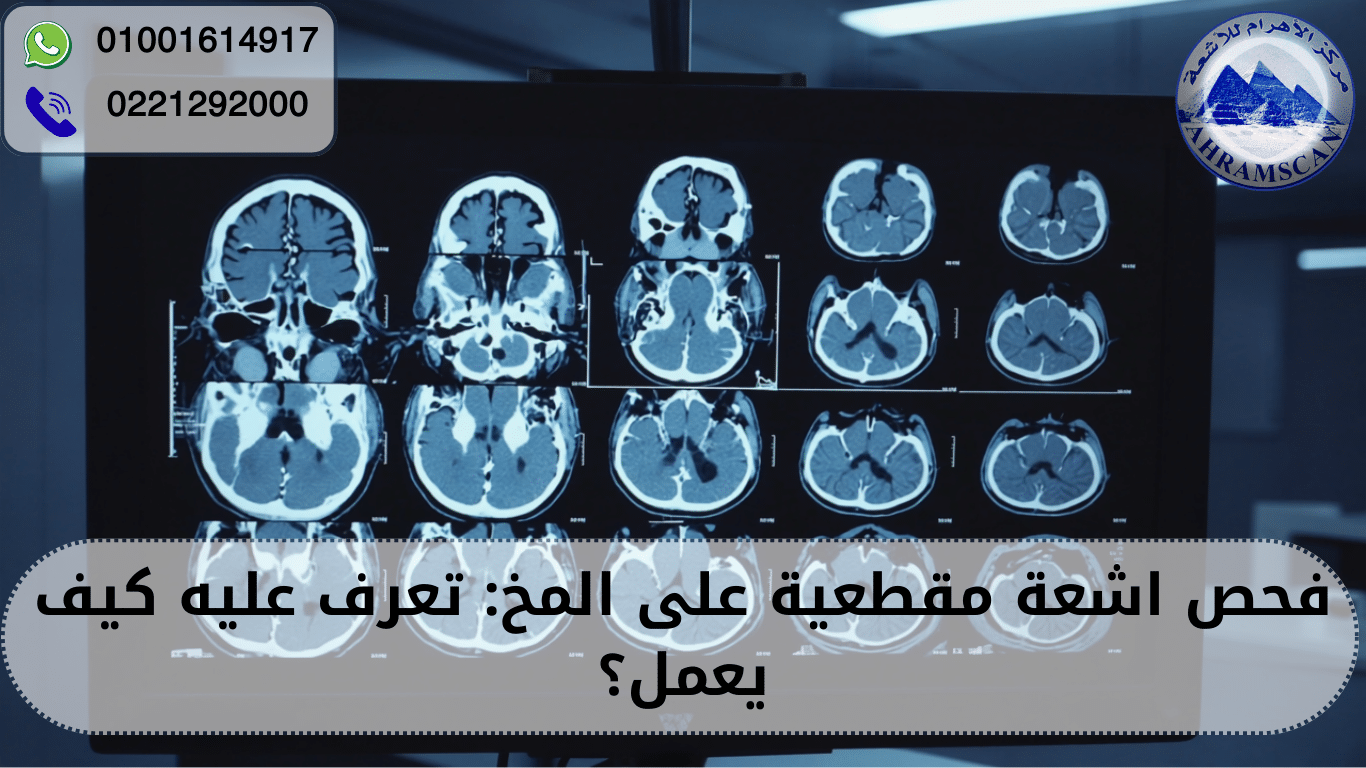
يُعد التصوير بالاشعة المقطعية أحد أكثر وسائل التشخيص تقدّمًا في عالم الطب، إذ يجمع بين استخدام الأشعة السينية وتقنيات الكمبيوتر المتطورة للحصول على صور مقطعية دقيقة لأجزاء الجسم الداخلية. ما يميز هذا النوع من التصوير أنه لا يكتفي بإعطاء صورة مسطّحة كما تفعل الأشعة العادية، بل ينتج مجموعة من الصور المتتابعة التي تكشف عن تفاصيل دقيقة للأنسجة والعظام والأعضاء، مما يساعد الطبيب على رؤية المشكلة بوضوح أكبر. يستخدم هذا النوع من الفحوصات في تشخيص مختلف الحالات مثل إصابات الرأس، مشكلات الصدر، أمراض البطن، والأورام وذلك من خلال إجراء اشعة مقطعية على المخ. كما يُعتمد عليه في التخطيط للعمليات الجراحية ومتابعة تطور المرض. الفكرة الأساسية للتصوير المقطعي تعتمد على دوران جهاز الأشعة حول الجسم، ثم التقاط صور متعددة تُحوّل بواسطة الكمبيوتر إلى شكل ثلاثي الأبعاد. هذه التقنية تسمح بالكشف عن المشكلات التي قد لا تظهر في الفحوصات التقليدية، لذلك أصبح هذا الفحص أحد أعمدة التشخيص الحديثة.
كيف يعمل جهاز الأشعة المقطعية؟
يعتمد جهاز الأشعة المقطعية على مبدأ دوران أنبوب الأشعة السينية حول الجزء المستهدف من الجسم، بينما يقوم جهاز استقبال خاص من الجهة المقابلة بتجميع الإشعاعات التي تمر عبر أنسجة الجسم. بعدها تُرسل هذه البيانات إلى كمبيوتر متطور يقوم بمعالجتها وتحويلها إلى صور مقطعية واضحة. خلال الفحص، يستلقي المريض على طاولة تتحرك ببطء داخل جهاز دائري. ومع كل حركة، يلتقط الجهاز مئات الصور التي تُدمج في النهاية لتعطي صورة ثلاثية الأبعاد دقيقة. ما يميز هذه التقنية أنها توفر تفاصيل دقيقة للأنسجة والعظام والأوعية الدموية، وهو ما يجعلها مفيدة في اكتشاف أي خلل مهما كان صغيرًا. وتختلف نوعية الصور بحسب عدد الشرائح التي يمكن للجهاز إنتاجها في الثانية، فالأجهزة الحديثة تصل إلى 128 أو 256 شريحة، مما يعطي سرعة ودقة أعلى. هذه العملية كلها لا تستغرق سوى بضع دقائق، ما يجعلها مناسبة للحالات الطارئة.
أنواع التصوير بالأشعة المقطعية
تطورت الأشعة المقطعية لتشمل عدة أنواع تساعد في تشخيص مجموعة واسعة من الأمراض، حيث يختلف نوع الفحص وفقًا للمنطقة المراد تصويرها وسبب الفحص.
التصوير المقطعي العادي: يُستخدم لرؤية العظام والأنسجة الداخلية دون الحاجة لاستخدام أي صبغات، ويُعد مناسبًا للحالات الطارئة مثل إصابات الرأس أو الحوادث.
التصوير بالصبغة: يتطلب حقن مادة تباينية تساعد على إبراز الأوعية الدموية والأعضاء الداخلية بشكل أوضح، وهو ضروري لتشخيص الجلطات والأورام ومشكلات الكلى.
التصوير ثلاثي الأبعاد: يستخدم برامج متقدمة لتحويل الصور المقطعية إلى نموذج ثلاثي الأبعاد يُسهّل على الطبيب التخطيط للعمليات الجراحية.
التصوير الحلزوني (Helical CT): فهو تقنية حديثة تتيح للجهاز الدوران المستمر أثناء تحرك الطاولة، ما يؤدي إلى صور أكثر دقة وسرعة، خاصةً في الحالات الحرجة.
متى يطلب الطبيب الأشعة المقطعية؟
يلجأ الطبيب إلى طلب فحص الأشعة المقطعية عندما يحتاج إلى رؤية دقيقة للأنسجة الداخلية لا توفرها الفحوصات الأخرى. على سبيل المثال، في حالات الحوادث أو السقوط، تساعد الأشعة المقطعية على اكتشاف النزيف الداخلي أو الكسور الدقيقة في الجمجمة والعمود الفقري. وفي بعض الحالات قد يطلب الطبيب أشعة رنين مغناطيسي للظهر بدلًا من الأشعة المقطعية إذا كانت المشكلة متعلقة بالأعصاب أو الغضاريف. كما تُستخدم في تشخيص الأورام، حيث يمكنها تحديد حجم الورم ومكانه بدقة. كذلك تُعد الأشعة المقطعية ضرورية لتقييم أمراض الصدر مثل الالتهابات الشديدة، سرطان الرئة، والانسداد الرئوي. وفي حالات آلام البطن المتكررة أو غير المُفسّرة، يساعد هذا الفحص على تشخيص مشاكل الكبد والطحال والبنكرياس والكلى. وبالإضافة إلى ذلك، تُستخدم الأشعة المقطعية في فحص الأوعية الدموية للكشف عن التجلطات أو التضيقات. وقد يطلب الطبيب الفحص قبل العمليات الجراحية للحصول على صورة واضحة للمكان الذي سيعمل عليه، مما يساعد على التخطيط الدقيق وتقليل المخاطر.
فوائد التصوير بالأشعة المقطعية
يمتلك التصوير بالأشعة المقطعية مجموعة كبيرة من الفوائد التي جعلته أحد أهم أدوات التشخيص الطبي. أهم هذه الفوائد:
- الدقة العالية، حيث يمكن للجهاز الكشف عن تفاصيل صغيرة جدًا لا تظهر في الأشعة السينية التقليدية، مما يسمح بتحديد المشكلات في الوقت المناسب.
- السرعة، فهو يستغرق بضع دقائق فقط، وهذا مهم جدًا في الحالات الطارئة مثل السكتات الدماغية أو إصابات الحوادث.
- رؤية الأعضاء من زوايا مختلفة، ما يمنح الطبيب تصورًا ثلاثي الأبعاد للمشكلة، ويُسهّل التخطيط للعمليات.
- الكشف عن الأورام الصغيرة، وتتبع تطورها مع الوقت لمعرفة مدى استجابة الجسم للعلاج.
- أقل تدخلًا من الإجراءات الجراحية، حيث يوفر معلومات دقيقة دون الحاجة إلى فتح الجسم.
مخاطر التصوير بالأشعة المقطعية
على الرغم من الفوائد الكبيرة للتصوير بالأشعة المقطعية، إلا أن هناك بعض المخاطر التي يجب أخذها في الاعتبار. أهم هذه المخاطر:
- التعرض للإشعاع، فالفحص يستخدم كمية أكبر من الأشعة مقارنة بالأشعة السينية العادية.
- احتمال حدوث حساسية تجاه الصبغة التي تُستخدم في بعض الفحوصات، خاصة لدى الأشخاص الذين يعانون من حساسية اليود أو مشاكل في الكلى. لذلك يُطلب من المريض إجراء فحوصات معينة قبل استخدام الصبغة للتأكد من سلامة وظائف الكلى.
- يجب عدم إجراءها أثناء الحمل إلا عند الضرورة القصوى، لأن الجنين حساس للإشعاع.
وبشكل عام، تُعد مخاطر التصوير المقطعي منخفضة جدًا مقارنة بفوائده الكبيرة في التشخيص، ويستطيع الأطباء دائمًا اتخاذ الإجراءات اللازمة لتقليل أي خطر محتمل. أما إذا كنت تبحث عن مقارنة بين مخاطر التصوير المقطعي ومخاطر الرنين، يمكنك الاطلاع على مخاطر التصوير بالرنين المغناطيسي.
ما هي الصبغة المستخدمة في الأشعة المقطعية؟
الصبغة المستخدمة عند إجراء اشعة مقطعية بالصبغة تُعرف باسم مادة التباين، وهي مادة تُساعد على تحسين وضوح الصورة من خلال إبراز الأعضاء والأوعية الدموية بشكل أكثر دقة. غالبًا ما تحتوي هذه الصبغات على عنصر اليود، الذي يلتقط الأشعة بشكل جيد، مما يجعل المناطق التي تمر عبرها الصبغة تظهر أكثر وضوحًا في الصورة. يتم إعطاء الصبغة بطرق مختلفة، فقد تُحقن في الوريد لرؤية الأوعية الدموية، أو تُشرب عند تصوير الجهاز الهضمي، أو قد تُستخدم عبر الحقن الشرجي عند الحاجة لتصوير الأمعاء. ورغم فائدتها الكبيرة، إلا أن استخدامها يتطلب بعض الاحتياطات، حيث قد تسبب حساسية لدى بعض الأشخاص، أو تؤثر على الكلى إذا كانت وظائفها ضعيفة. لذلك يُطلب من المريض الإفصاح عن أي حساسية سابقة، وشرب كمية كافية من الماء بعد الفحص لتسهيل خروج الصبغة من الجسم. تُعد الصبغة عنصرًا مهمًا لتحسين جودة تشخيص الكثير من الحالات.
كيفية التحضير لفحص الأشعة المقطعية
التحضير للتصوير المقطعي يختلف حسب نوع الفحص والمنطقة التي سيتم تصويرها، إلا أن هناك بعض القواعد العامة التي يجب اتباعها لضمان نجاح العملية. في بعض الحالات، يُطلب من المريض الصيام لمدة 4 إلى 6 ساعات قبل الفحص، خاصة إذا كان سيتم استخدام صبغة عبر الوريد أو الفم. كذلك يجب على المريض إبلاغ الطبيب عن أي أدوية يتناولها، بالإضافة إلى أي حساسية سابقة للصبغات أو اليود. وإذا كانت المريضة حاملًا أو يُحتمل أن تكون كذلك، يجب إخبار الطبيب فورًا. من المهم أيضًا إزالة أي مجوهرات أو أدوات معدنية لأنها قد تؤثر على جودة الصورة. في فحوصات الجهاز الهضمي، قد يُطلب شرب صبغة خاصة قبل الفحص بوقت محدد.
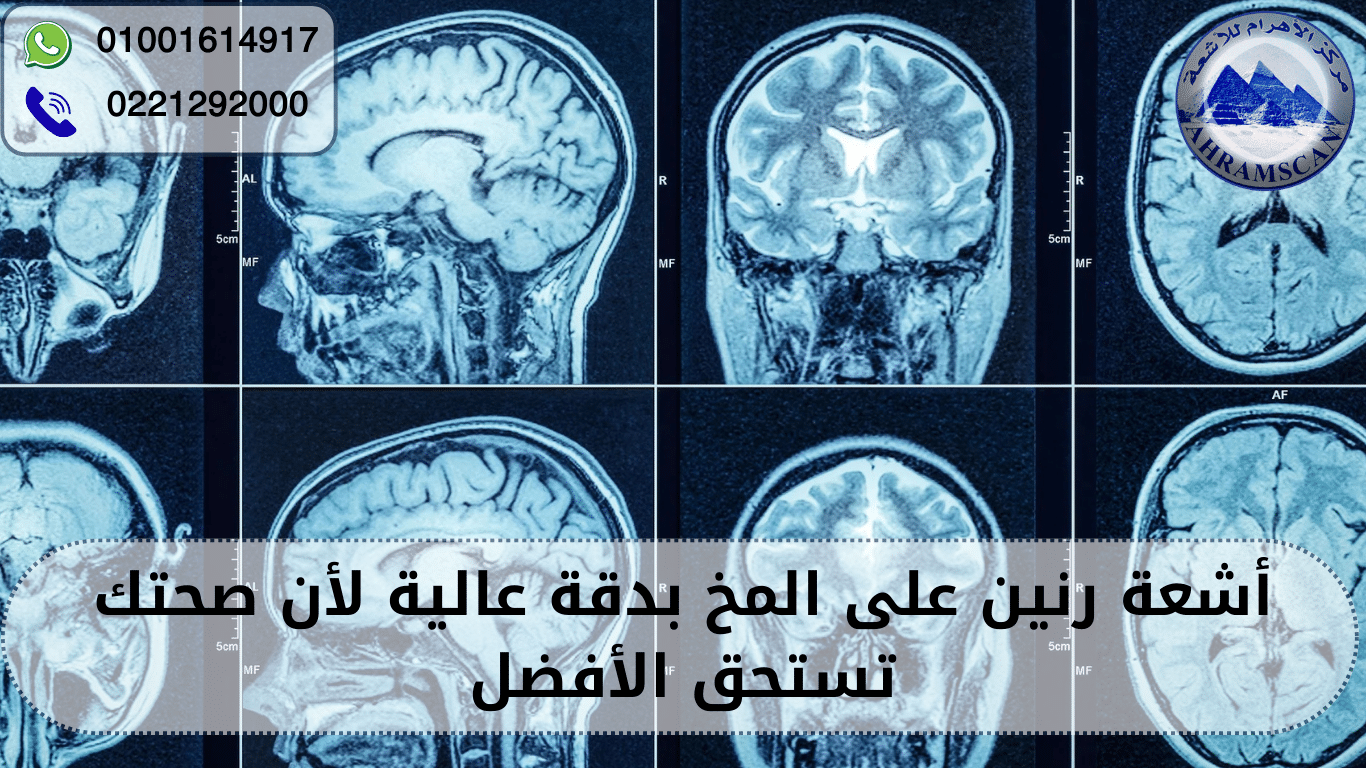
كيف تفرق بين الأشعة المقطعية والرنين المغناطيسي؟
يخلط الكثير من الناس بين التصوير بالأشعة المقطعية والتصوير بالرنين المغناطيسي، رغم أن كلاهما يستخدم لتشخيص الأمراض، إلا أن هناك اختلافات كبيرة بينهما. تعتمد الأشعة المقطعية على الأشعة السينية، وتتميز بسرعتها العالية وقدرتها على تصوير العظام والرئتين والبطن بدقة كبيرة، ما يجعلها الخيار الأول في الحالات الطارئة وخاصة الإصابات والحوادث. أما الرنين المغناطيسي فيستخدم مجالات مغناطيسية و موجات راديوية، ويُعد الأفضل في تصوير الأنسجة الرخوة مثل المخ، الأعصاب، الأربطة، العضلات، والحبل الشوكي. ويتميز الرنين المغناطيسي بأنه خالٍ من الإشعاع، لكنه يستغرق وقتًا أطول ويفرض على المريض البقاء ثابتًا لفترات قد تصل إلى 30–45 دقيقة. كذلك لا يناسب المرضى الذين لديهم أجهزة معدنية مزروعة مثل منظم ضربات القلب.
تكلفة التصوير بالاشعة المقطعية
تختلف تكلفة التصوير بالأشعة المقطعية بشكل كبير حسب عدة عوامل، أهمها نوع الفحص والمنطقة التي سيتم تصويرها، وهل سيتم استخدام صبغة أم لا. فالفحوصات البسيطة مثل تصوير الرأس بدون صبغة تكون أقل تكلفة، بينما ترتفع التكلفة عند الحاجة إلى تصوير البطن أو الأوعية الدموية مع الصبغة. كما تؤثر نوعية الجهاز وعدد الشرائح التي يُنتجها على السعر، فالأجهزة الحديثة التي تقدم صورًا عالية الدقة تكون تكلفتها أعلى من الأجهزة التقليدية. كذلك تلعب سياسة المستشفى أو المركز الطبي دورًا في تحديد السعر، حيث تختلف الأسعار بين المستشفيات الحكومية والخاصة. وفي الكثير من الحالات، يغطي التأمين الصحي جزءًا من التكلفة أو يغطيها بالكامل، خاصة إذا كان الفحص ضروريًا طبيًا. بشكل عام، تختلف الأسعار من دولة لأخرى، لكن يبقى التصوير المقطعي من الفحوصات ذات الكلفة المتوسطة مقارنة بفحوصات أخرى مثل الرنين المغناطيسي.
في النهاية، يمكن القول إن التصوير بالاشعة المقطعية يُعتبر أحد أهم إنجازات الطب الحديث، فهو يوفر قدرة هائلة على رؤية تفاصيل دقيقة داخل الجسم بسرعة وكفاءة عالية. ورغم وجود بعض المخاطر المرتبطة بالإشعاع أو الصبغة، إلا أن فائدته الكبيرة في التشخيص وإنقاذ الأرواح تجعل منه خيارًا لا غنى عنه، خاصة في الحالات الطارئة. احجز لدينا في مركز الاهرام للاشعة لإجراء جميع الفحوصات والتحاليل بطريقة آمنة وحديثة.
الأسئلة الشائعة حول التصوير بالاشعة المقطعية
1. هل يمكن إجراء الأشعة المقطعية للأطفال بأمان؟
نعم، مع استخدام أقل جرعة ممكنة من الإشعاع واتباع بروتوكولات خاصة.
2. هل الصبغة تسبب ألمًا؟
لا تسبب ألمًا، لكن قد تشعر بدفء مؤقت عند دخولها إلى الوريد.
3. هل يمكن القيادة بعد الفحص؟
نعم، إلا إذا تم إعطاء مهدئ للطفل أو الشخص الذي يعاني من التوتر الشديد.
4. متى تظهر النتائج؟
غالبًا خلال ساعات، وقد تتطلب بعض الحالات الانتظار ليوم كامل.
5. هل الأشعة المقطعية بديل عن الرنين؟
ليست بديلًا، فكل فحص له استخداماته ويُختار وفق حالة المريض.
اذا كان لديك اي استفسارات حول التصوير بالاشعة المقطعية يمكنك الاتصال بنا 0221292000 كما يمكن حجز موعد